鼻作为面部的中点,是面部美学的重要组成部分,同时其在呼吸生理学中也扮演着关键角色。因其在面部美学中的重要性,鼻整形领域发展迅速,目前鼻整形手术是最受欢迎的美容手术之一。鼻整形手术的发展经历了从“切除鼻整形”、“结构鼻整形”到“保留鼻整形”的阶段,在长期的临床实践中,鼻整形医生认识到保留及重建鼻解剖结构的重要性。功能性鼻整形强调在进行鼻整形手术的同时保护或恢复鼻的正常功能和解剖结构,是现代整形外科的一个重要分支,要求同时兼顾外观的维持与提升。综合的要求给从事鼻整形的医生带来了较高的挑战。对鼻部解剖学知识的深入了解,对于指导临床实践具有至关重要的作用。本文旨在回顾近年来功能性鼻整形领域的解剖学进展,为功能性鼻整形临床实践提供参考。
与功能性鼻整形相关的鼻解剖结构大体可分为皮肤软组织结构、骨与软骨框架结构和衬里结构3部分,本文将从这3部分内容对鼻部解剖进行梳理。
1 皮肤软组织结构 1.1 皮肤软组织罩鼻部的皮肤软组织罩由浅到深分为5层:皮肤、皮下脂肪、纤维肌肉层、深层脂肪层和软骨膜或骨膜[1]。纤维肌肉层,也称浅表肌肉腱膜系统(superficial musculeo-aponeurotic system, SMAS),其中包含鼻部肌肉组织。在开放式鼻整形术中,乏血管解剖平面位于SMAS层和软骨膜-骨膜层之间,鼻整形术中应避免破坏SMAS和神经血管结构[2]。鼻部皮肤在鼻根部最厚,在鼻梁处最薄,然后从鼻梁过渡到鼻尖时,皮肤又会逐渐变厚。尖端的皮肤厚度增加主要是由于皮脂腺的增加[2-3]。
鼻部肌肉依据功能可分为4组:提鼻肌、降鼻肌、缩鼻肌、扩鼻肌。提鼻肌可以缩短鼻长并扩张鼻孔,包括降眉间肌、提上唇鼻翼肌。降鼻肌可以延长鼻长并扩张鼻孔,包括鼻肌翼部、鼻中隔降肌。缩鼻肌主要参与鼻部的压缩作用,包括鼻肌横部、鼻孔压肌。扩鼻肌起扩张鼻孔作用,包括鼻孔开大肌[4]。
1.2 血管分布鼻部的血液供应主要来源于颈外动脉和颈内动脉系统[4-5]。面动脉的颈外动脉的分支和上颌动脉的眶下动脉分支负责鼻部的主要血供。面动脉的分支包括唇上动脉和角动脉,前者发出分支沿小柱内侧走向,为小柱区域提供血液;角动脉则在走行过程中分化出7~14个分支,供应鼻侧壁、鼻翼和鼻尖区域。此外,角动脉与眶下动脉的分支形成的血管拱廊为鼻重建使用的各种局部皮瓣提供了丰富的血供网络。
颈内动脉系统中,眼动脉的鼻背支和筛前动脉的鼻外支也对鼻部的血供有重要贡献。鼻背动脉穿透眶上隔进入鼻部,沿鼻背和侧壁向下走行,为这些区域提供血液。筛前动脉的分支鼻外动脉穿过鼻的骨软骨框架,特别是键石区,供应鼻背皮肤。
总的来说,颈外动脉系统主要供应鼻尖、鼻翼和鼻背下部,而颈内动脉系统则供应鼻背的中上部和眉间区域。
1.3 神经外鼻的感觉神经起源于三叉神经的第一分支(眼神经)和第二分支(上颌神经)。眼神经分支滑车上神经、滑车下神经、筛前神经以及上颌神经分支眶下神经共同支配鼻外部感觉,其中筛前神经的鼻外侧支是支配鼻尖的最重要的感觉神经,在隆鼻手术后,有时会观察到患者因神经损伤或水肿而出现短暂性感觉不适[2, 6]。在鼻内,筛前神经的内支支配鼻外侧壁和鼻中隔的前部,从翼腭神经节分支而来的鼻腭神经是鼻中隔的主要感觉神经。
2 骨和软骨结构 2.1 鼻骨鼻骨为成对的长方形骨板,两骨在中线连接。上部与额骨的鼻突相连,外侧与上颌骨的额突相连,下部与上颌骨额突内缘及上颌骨颚突游离缘组成梨状孔。鼻根的角度因性别而有所不同,男性的鼻根倾向于位于上睫毛水平处,鼻额角角度相对较小;而女性的鼻根则位于上睫毛水平以上,鼻额角角度更为开放[7]。
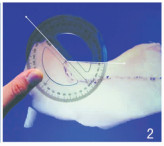
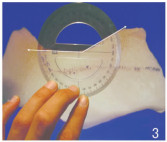
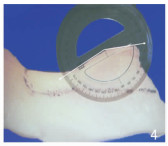
Lazovic等[8]的一项解剖研究中,将鼻骨定义了4个重要的解剖标志点:鼻根中点、鼻骨最深点、鼻骨最突出点和鼻骨最尾端点。基于这些点,鼻骨可以分为S形和V形两种配置:S形鼻骨从鼻骨最深点开始,通过鼻骨最突出点到鼻骨最尾端点形成一条曲线;而V形鼻骨从鼻骨最深点到鼻骨最尾端点几乎是直线,仅在鼻骨最深点处有一次轻微的弯曲。这一解剖研究,对鼻背截骨术,有一定的参考意义。在鼻背保留鼻整形术(dorsal preservation rhinoplasty, DPR)中,DPR的目标是在不破坏鼻子原有结构的基础上改善鼻背外观。这种技术通过保留鼻骨最突出点而不是移除它来实现。在DPR中,通过在鼻骨下部进行横向骨折,使整个鼻骨结构可以向下移动,操作关键在于保持鼻背的连续性和结构完整性,同时调整鼻背的高度和形状。在操作过程中,鼻背的下移是通过精确控制骨折线的位置和方向来实现,确保整个鼻背可以平稳、均匀地向下移动。通过这种方式,鼻背的自然轮廓得以保留,同时改善了鼻背过高或隆起的问题。但是,由于鼻骨最突出点未被移除,这可能在某些情况下留下轻微的隆起,尤其是在鼻骨本身为S型的情况下。而在传统鼻背切除术中,通过移除鼻骨最突出点,减少了这种风险[9]。见图 1~4[8]。

|
| 图 1 鼻骨的4个重要解剖标志 |
|
| 图 2 额骨和鼻骨间夹角 |
|
| 图 3 S点切线与K点切线的夹角 |
|
| 图 4 鼻骨最凸出点和鼻骨的夹角 |
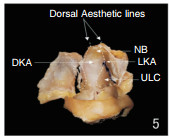
键石区是鼻子解剖中的一个关键结构,位于鼻骨和上外侧软骨(upper lateral cartilage, ULC)交界处。这个区域因其在鼻中隔成形术中的重要性而受到重视。
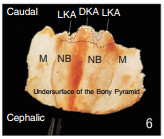
键石区分为两部分:鼻背键石区(dorsal keystone area, DKA)是指鼻背的中心区域,其鼻骨下表面与ULC的软骨结构相接触,并在中线处与鼻中隔的软骨部分相连。这一区域还涉及到鼻骨的骨膜和上侧软骨的软骨膜之间的融合。DKA的解剖结构对于维持鼻背的轮廓和功能非常关键,特别是在鼻整形术中保留或重塑鼻背结构时。侧面键石区(lateral keystone area, LKA) 位于鼻骨的侧面,与DKA相邻,是鼻骨尾端与ULC之间的接触区域。LKA包括了鼻骨尾侧端和上侧软骨之间的覆盖区域,这个区域对于维持鼻侧壁的稳定性和美观性至关重要。在LKA中,鼻骨和ULC之间不是简单地端对端接触,而是有部分重叠。这种重叠的长度在不同的人种中有所不同,影响着鼻侧壁的结构和外观。键石区的重叠区域辅助了鼻背的连续线条和结构支撑,对鼻背的美学轮廓有重要影响[9]。见图 5、6[9]。
|
| 图 5 键石区正面观 |
|
| 图 6 键石区背面观 |
一项来自国内的研究通过对16具尸体头部(11男、5女)的解剖和测量,揭示了中国人鼻骨区尤其是键石区重叠部的解剖和结构特征,鼻骨尾侧端和鼻骨-ULC重叠区域展示了5种不同的形状,ULC显示了4种不同的形状。鼻骨尾侧端的5种形状包括:M形状(5个样本)、浅M形状(4个样本)、曲线形状(5个样本)、双弓形状(1个样本)、开口支架形状(1个样本)。ULC的4种形状包括:半纺锤形状(11个样本)、扇形状(2个样本)、桃形状(2个样本)、盾形状(1个样本)。鼻骨-ULC重叠的平均长度:在中线为(6.47±2.50)mm;左侧为(3.53±2.23)mm;右侧为(3.81±2.56)mm。与之前的研究(包括高加索和韩国人群的数据)相比,中线上鼻骨-ULC重叠的平均长度与之前的研究相似,没有显示出显著的种族相关差异。然而,文章发现在中国人群中,鼻骨-ULC连接的宽度显著小于高加索人群,这反映了中国人的鼻骨和鼻梁较低的特点[10]。
2.3 ULCULC是构成鼻部主要结构的关键软骨之一,位于鼻中隔两侧,其上边缘与鼻骨相接,下边缘与下外侧软骨(lower lateral cartilages, LLC)形成连接[11]。ULC在横截面上呈弧形或半圆形,有助于形成鼻孔的侧壁和部分顶部结构,ULC在维持鼻背和内鼻阀的形状和功能方面起着至关重要的作用。
ULC与周围结构共有3个连接,这些连接对于维持鼻子的结构稳定性和外观非常重要[9]。这3个连接是:①上侧连接。指ULC与鼻骨下表面的连接,形成了LKA。这个连接是ULC与鼻部骨骼结构之间的桥梁,对于保持鼻侧壁的结构完整性至关重要。②侧面连接。ULC与上颌骨额突的下表面连接,并通过梨形韧带加强。这个连接提供了对ULC的额外支持,帮助保持鼻背的凸起状态,这个连接的释放可以增加鼻背的灵活性,允许其弯曲。③下外侧连接。终止于被称为外侧三角区的区域。这个区域涉及ULC的边缘和鼻部外侧的连接,对于鼻部的外观和功能也很重要。
鼻中隔旁裂缝(paraseptal cleft, PS-cleft)[9]是鼻中隔软骨和ULC之间的一个解剖空间或裂缝。这个裂缝位于鼻中隔的软骨部分与ULC之间,在鼻中隔与ULC的相接处,可以观察到以下几个重要的特点:①顶部。在靠近鼻背的部分,ULC与鼻中隔软骨在某些区域紧密融合,形成Y形、T形或倒V形的结构,这些结构有助于为鼻中隔提供稳定支撑。②中段。ULC与鼻中隔之间出现了明显的间隙,又称PS-cleft,表明在这一区域ULC并不直接与鼻中隔相连,而是通过周围的结缔组织保持在一定距离之间。PS-cleft的存在对于鼻部的功能和外观均有重要影响。③功能影响。PS-cleft允许鼻中隔和ULC在一定程度上独立运动,这对鼻部的通气功能至关重要。它有助于维持鼻腔内部的适当结构,从而影响空气流动。④外观影响。在进行鼻整形手术时,了解PS-cleft的位置和结构对于精确操作鼻中隔和ULC至关重要,这可能影响鼻背的形状和整体鼻部的外观。
2.4 LLCLLC为鼻尖即鼻部的下三分之一提供支撑,由内侧脚、中间脚和外侧脚组成。外侧脚:决定鼻翼前上部的形状。从穹窿处开始,到与附件软骨的连接处结束,通过附件软骨及韧带与梨状孔相连[12]。外侧脚在横向轴和垂直轴上有不同形态,Daniel等[13]用5种不同的形状修改了这种分类:①光滑-直线; ②凸; ③凹; ④光滑-凸; ⑤横轴上的凸-凹-凸型。中间脚:从鼻小柱-鼻尖连接处开始,到外侧脚处结束。中间脚对鼻尖的形状起着重要作用,尤其是在亚洲鼻型中,由于鼻尖覆盖较厚或软骨发育不充分,中间脚的外部识别可能会存在差异。内侧脚,是鼻小柱的主要组成部分,可分为踏板和鼻小柱段。鼻小柱段的发育程度直接影响鼻小柱和鼻孔的形态。LLC在其结构上与ULC的尾部边界在卷轴区形成重叠,也称为涡旋区域。这一区域对于中、下鼻部之间的空间关系具有决定性的影响。亚洲人鼻翼软骨的解剖特点常见为:鼻翼软骨的分段和连接界限相对模糊,使得鼻尖角度相对较宽,由于外侧脚的边界和轴线的影响,鼻尖看起来宽阔且下垂,内侧脚短且发育不足,内侧脚的踏板短,与鼻中隔的连接较为松弛,中间脚的内卷也较常见。
在卷轴区,ULC的尾缘向上卷曲与LLC的头缘向下卷曲相结合,形成类似卷轴的外观。这不仅标志着上侧软骨与下侧软骨的交汇点,还是鼻部SMAS与下方的骨软骨穹窿汇聚的关键区域,鼻背SMAS层的侧向扩展位于ULC和LLC交界上方,进一步强化了这一区域的结构完整性[14]。卷轴区的解剖结构影响鼻外部和内鼻阀的功能,尤其是呼吸功能。理想情况下,LLC的侧壁获得适当的支撑,其尾缘在横向平面上高于头缘,且头缘柔和地覆盖在ULC的尾缘上。卷轴区的形态,如LLC的头端和ULC的尾端的重叠方式,以及它们之间形成的钝角,对决定鼻翼的收缩角度起着关键作用。该区亦有韧带结构部分覆盖,在鼻整形手术中,非意图组件变化可能发生,尤其是在卷轴区,如软骨间切口、LLC的头缘切除和ULC的尾缘切除等手术操作可能破坏卷轴区的完整性。这些手术操作导致的卷轴区的非意图组件变化,可能引发诸如鼻翼轮廓、鼻翼凹陷深度及鼻翼收敛角度的微小不对称[15]。
2.5 鼻部的韧带鼻部的韧带附着可以分为3个主要类别:纵向(沿鼻轴)、横向(穿过中线)和垂直(在鼻框架和软组织之间)[9, 12, 16]韧带。
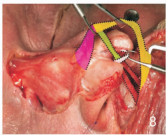
2.5.1 纵向韧带Pitanguy中线韧带(midline Pitanguy’s ligament, MPL)的尾端部分位于两侧鼻侧壁软骨的内侧边缘,与鼻尖间韧带相交处分为浅层和深层(图 3)。浅层MPL在鼻小柱后方接近皮肤处继续存在,其中包含一对鼻小柱动脉。深层MPL位于鼻尖间韧带下方但浅于鼻前角,与鼻中隔降肌融合,参与调节鼻尖随面部表情变化的位置和形态。见图 7、8[16]。梨形韧带是位于鼻腔入口区域,它连接在梨状孔(鼻腔入口的一部分)周围的软骨和骨结构,该韧带在维持鼻腔入口形态和鼻翼软骨(特别是其侧壁)的稳定性中起着重要作用。上侧和下侧鼻韧带包括鼻孔的上边缘和下边缘的韧带,参与维持鼻孔形状和鼻翼的结构。纵向卷轴韧带有时被描述为软骨间韧带,位于ULC和LLC之间,参与形成鼻中部与下部之间的空间关系。

|
| 图 7 中线韧带 |
|
| 注:N(鼻根中点);S(鼻骨最深点);K(鼻骨最凸出点);R(鼻骨最尾端点);DKA(鼻背键石区); LKA(侧面键石区);NB(鼻骨);ULC(上外侧软骨);M(上颌骨)。 图 8 浅层和深层韧带走向示意图 |
鼻翼间韧带是连接整个鼻翼软骨(包括外侧脚、中间脚和内侧脚)的头缘。该韧带的外侧脚部分被称为Converse悬吊韧带,横跨鼻背和鼻前角的尾部。穹隆间韧带位于中间脚前方,连接中间脚的尾侧端,参与构成鼻尖的支撑。踏板横向韧带位于内侧脚最下方,为内侧脚之间提供支撑。
2.5.3 垂直韧带垂直卷轴韧带,需要与纵向卷轴韧带区别,它们共同构成卷轴韧带复合体,它位于ULC和LLC的交汇处。如前所述,这个区域也是鼻部SMAS与下面的骨软骨穹窿的汇合,对于维持鼻尖支撑结构,以及鼻尖的美学特征和呼吸功能都有显著影响。梨状孔韧带位于鼻下部,尤其在梨状孔周围,它是连接鼻骨或其附近结构至上颌骨的重要韧带。此韧带在维持鼻腔入口形状和大小,以及鼻部外观中起着关键作用。
这些韧带的存在和相互作用对于鼻部外观和功能至关重要。它们不仅支撑鼻部结构,还影响鼻部动态特性,例如鼻尖的移动。在鼻整形手术中,了解和正确处理这些韧带结构对于保持或改善鼻部美观和功能至关重要。
2.6 鼻中隔鼻中隔是支撑鼻部的重要结构,鼻中隔的解剖结构由膜、软骨和骨部分组成。膜性成分由纤维脂肪组织组成,位于鼻小柱和鼻中隔软骨之间。中隔软骨是一个四边形的软骨,其是构成鼻中隔的主要软骨,它在鼻骨下方延伸,对鼻背的形状和支撑有重要影响。后鼻中隔由筛骨的垂直板、腭骨和上颌骨的鼻嵴以及犁骨组成。鼻前角、鼻中隔前突、尾侧端和鼻中隔后角,这些是鼻中隔的不同部位,它们与鼻的外观和功能密切相关[17]。鼻中隔偏曲是鼻塞的最常见原因[18]。
鼻中隔肿胀体(nasal swell body,NSB),又称鼻中隔鼻甲,是一种独特的结构,位于鼻中隔的前部,毗邻中鼻甲的前部和下鼻甲的上部,是鼻中隔的增宽区域,在结构上NSB包含鼻中隔的骨骼和软骨成分,并膨胀涉及骨骼和软骨的组织[19]。靠近内鼻阀的远端区域,这可能提供解剖性阻塞的部位。NSB与内鼻阀之间的关系有两种不同的观点[19-20]:第一种观点认为,NSB位于内鼻阀的远端部分,NSB的肥大可能会侵占内鼻阀,从而导致解剖学上的阻塞。这意味着,当NSB体积增大时,可能会对内鼻阀的空间造成压迫,影响到鼻腔的通气功能。第二种观点则认为,NSB是内鼻阀内侧边界的一部分。根据这一观点,NSB被视为内鼻阀的一个组成部分,其肥大或变化直接影响内鼻阀的功能和鼻腔的气流阻力。NSB中黏膜的充血程度控制着横截面积的大小及其对气流的阻力。两种观点的共同点在于,它们都认同NSB与内鼻阀之间存在紧密的联系。NSB的位置和生理状态对内鼻阀的功能有着直接的影响,因此在处理与鼻阻塞相关的问题时,理解这一关系至关重要。
2.7 鼻阀鼻具有复杂的空腔容积,而该空腔最窄的部分是内鼻阀。Mink于1920年首次描述鼻阀,被认为是鼻腔阻力最大的区域。鼻阀是一个通用术语,它通常分为两部分:内鼻阀和外鼻阀[21]。内鼻阀是鼻气道最狭窄的部分,由鼻中隔、ULC、下鼻甲和鼻底共同构成,内鼻阀气道阻力占总气道阻力的50%[22]。在解剖学上,内鼻阀位于距鼻孔约1.3 cm处,内侧与中隔接壤,外侧与上外侧软骨接壤,下鼻甲前端与鼻底接壤。这是一个狭缝状的开口,其横截面积约为55~65 mm2。在无症状人群中,上外侧软骨和中隔之间的内鼻阀角约为10~15°,该角度的任何降低,例如中穹窿塌陷,都可能导致鼻气道阻塞[23-24]。
长期以来,研究内鼻阀的主要方法都是CT技术,如国内学者对内鼻阀的相关CT数据进行了建模分析,但该研究对象是无鼻部功能障碍的人群[25]。Zeina等[26]的一项研究比较两种技术(撑开移植物和改良自扩张瓣)在鼻中隔鼻整形手术中对真实鼻阀区域和平均鼻阀区域的影响。共有20例患者参与此研究,通过标准轴向CT在入院时和手术后6个月比较两种技术的效果。所有接受撑开移植物或改良自扩张瓣技术患者的平均鼻阀区域都有所增加。手术前接受撑开移植物和改良自扩张瓣技术患者的平均鼻阀区域分别为(37.10±16.45)mm2和(36.86±10.56)mm2,而手术后的结果分别为(48.58±12.85)mm2和(56.22±19.06)mm2。两种技术都在影像学和临床上都取得了显著的改善,并且主观和客观测试之间有良好的相关性。但Shafik等[27]研究通过CT评估内鼻阀的角度和面积,并探讨其与鼻阻塞症状评估(nasal obstruction symptom evaluation,NOSE)评分相关性,研究结果表明,手术前后的内鼻阀角度和面积的CT扫描结果与NOSE评分之间无显著相关性。而手术前后NOSE评分显示差异具有统计学意义(P < 0.000 1),故作者强调了基于CT的内鼻阀角度和面积测量对于评估鼻整形手术后症状改善的价值有限,研究建议使用NOSE评分作为评估鼻整形术效果的首选工具,而不是仅依赖CT扫描的结果。这两项结构,给与研究人员提示,内鼻阀的研究会受到个体和人种差异、鼻塞程度、解剖变异等因素的影响,同时还提示鼻腔气道生理学和流体力学等是除了解剖之外研究者需要关注的方向。
Tripathi[28]的论文陈述了这样的观点:传统上,内鼻阀被描述为由下鼻甲、鼻中隔、鼻底和ULC构成的一个成角区域,但作者认为这种角度区域的描述在流体动力学的现代理论中并不准确,流体动力学的法则和计算机模拟研究揭示了内鼻阀区域不存在实际的阀门结构。从流体动力学的角度看,鼻腔不应被简化为一个由单一角度测量总结的流动入口。实际上,鼻腔的解剖结构更复杂,涉及侧壁附着、扩张肌肉以及刚性的鼻腔结构,这些都对侧壁在高速气流下的动态坍塌有重要影响。文章质疑了关于内鼻阀的10~15°角度的普遍观念,认为把这个解剖区域称为“阀”是不恰当的,因为没有内在机制来调节气流。未来通过3D建模和先进的计算技术,有可能更好的揭示内鼻阀的本质。
外鼻阀本质上是前庭内的鼻气道,与鼻翼小叶、下外侧软骨内侧、中隔尾侧端、鼻翼缘和鼻槛接壤。外鼻阀一般被视为鼻孔开口的组成部分,但从临床角度更有帮助的是将鼻孔开口视为外鼻阀的一个组成部分,即外鼻阀不仅是一个区域,而是一个空间。外鼻阀的边界包括鼻孔开口、鼻中隔和内侧脚(鼻小柱)内侧、鼻翼软骨和纤维脂肪组织外侧,以及内鼻阀开口后侧。在外鼻阀中,需注意,鼻翼小叶是颊部与鼻翼-面部交界处的凸起,上方与鼻翼沟接壤。它向内侧弯曲,终止于鼻尖小叶后方的凹陷,鼻翼小叶没有软骨,鼻翼小叶由皮肤、纤维脂肪筋膜和肌肉组成。由于缺乏刚性支撑,外鼻阀容易发生动态塌陷[29]。
外鼻阀不仅仅是静态结构,也受到鼻部肌肉的动态控制。影响外鼻阀和鼻孔运动的肌肉有:①鼻肌。横向部分:又称为鼻孔缩小肌,横跨鼻背,收缩鼻孔并缩小外鼻阀。鼻翼部分:又称鼻孔开大肌,插入到外侧脚的表面,协助扩张和加固鼻翼软骨。②前鼻扩张肌和鼻孔压肌。这些肌肉与LLC紧密相连,主要作用是压缩鼻翼。③提上唇鼻翼肌。插入到外侧脚的头缘,并与鼻翼肌的鼻翼部分交错,提升并扩张鼻孔。④降眉间肌。位于鼻根部,介于两眉之间,它的鼻翼部分起源于鼻骨和ULC,插入到外侧脚的头缘,并延伸至鼻翼软骨,其功能是提升和扩张鼻翼边缘。⑤小扩张肌。有两部分,一部分插入到鼻中隔的尾端和内侧脚,通常被称为鼻中隔降肌,负责下压鼻尖;另一部分为鼻翼下压肌环绕鼻孔开口,对抗鼻唇沟上唇部肌的提升力量,并下压和扩张鼻孔。这些肌肉对于维持外鼻阀的功能和结构完整性至关重要。它们通过改变鼻翼软骨的位置和形态以及通过影响鼻孔开口的形状和大小,从而影响外鼻阀的功能。了解这些肌肉及其作用对于进行外鼻阀问题的手术治疗和外鼻整形手术具有重要意义[2, 4, 29]。
2.8 鼻甲下鼻甲位于鼻腔内侧壁的下部,主要由一个骨质部分(下鼻甲骨)和覆盖其上的丰富血管和黏膜组织构成,卷状骨结构向内侧延伸至鼻腔。这种结构使下鼻甲能够作为一个动态的勃起器官,根据需要调节其体积[30]。
下鼻甲的功能是可以加热和加湿呼吸的空气。当空气通过鼻阀时,它被引导到下鼻甲的表面,通过鼻甲的气流产生阻力,导致鼻黏液产生,从而提供加湿,下鼻甲能够通过其血管结构对鼻腔内的气流阻力进行调节,影响鼻腔通气的效率。正常的鼻部可以将呼吸空气的湿度从外部的0%增加到鼻咽水平即接近100%。除此之外,下鼻甲还参与过滤和清除吸入空气中的微小颗粒和病原体,保护呼吸道不受污染物质的侵害[30-31]。
3 小结在当前的功能性鼻整形领域,鼻整形医师对解剖学知识的理解已经有了长足的进步,但是解剖相关的研究仍存在一些争议和待解决的问题。尽管有关鼻部解剖结构的基础研究在不断深化,但对于不同个体间解剖差异的认知还不够充分,这种差异可能与遗传、环境及人种特征有关。一些通常已被接受的解剖概念,在新技术和新观点的探索下,正面对新的挑战。解剖学研究,需要与临床和手术应用的实践相联系和验证。功能鼻整形的解剖学研究应更加注重临床应用,以提高手术的安全性。
| [1] |
王炜. 鼻整形美容外科学[M]. 杭州: 浙江科学技术出版, 2011: 4.
|
| [2] |
Kim TK, Jeong JY. Surgical anatomy for Asian rhinoplasty[J]. Arch Craniofac Surg, 2019, 20(3): 147-157.
[DOI]
|
| [3] |
Kosins AM, Obagi ZE. Managing the difficult soft tissue envelope in facial and rhinoplasty surgery[J]. Aesthet Surg J, 2017, 37(2): 143-157.
[DOI]
|
| [4] |
Oneal RM, Beil RJ Jr, Schlesinger J. Surgical anatomy of the nose[J]. Clin Plast Surg, 1996, 23(2): 195-222.
[DOI]
|
| [5] |
Patel RG. Nasal anatomy and function[J]. Facial Plast Surg, 2017, 33(1): 3-8.
[DOI]
|
| [6] |
Han SK, Shin YW, Kim WK. Anatomy of the external nasal nerve[J]. Plast Reconstr Surg, 2004, 114(5): 1055-1059.
|
| [7] |
Sowder JC, Thomas AJ, Ward PD. Essential anatomy and evaluation for functional rhinoplasty[J]. Facial Plast Surg Clin North Am, 2017, 25(2): 141-160.
[DOI]
|
| [8] |
Lazovic GD, Daniel RK, Janosevic LB, et al. Rhinoplasty: the nasal bones-anatomy and analysis[J]. Aesthet Surg J, 2015, 35(3): 255-263.
[DOI]
|
| [9] |
Abdelwahab M, Patel PN. Conventional resection versus preservation of the nasal dorsum and ligaments: An anatomic perspective and review of the literature[J]. Facial Plast Surg Clin North Am, 2021, 29(1): 15-28.
[DOI]
|
| [10] |
Han Z, Wang F, Zhou C, et al. Anatomical study of the Chinese nasal keystone region[J]. Aesthet Surg J, 2019, 39(6): 595-602.
[DOI]
|
| [11] |
Kim TK, Jeong JY. Surgical anatomy for Asian rhinoplasty: Part II[J]. Arch Craniofac Surg, 2020, 21(3): 143-155.
[DOI]
|
| [12] |
Kim TK, Jeong JY. Surgical anatomy for Asian rhinoplasty: Part III[J]. Arch Craniofac Surg, 2023, 24(1): 1-9.
[DOI]
|
| [13] |
Daniel RK, Palhazi P, Gerbault O, et al. Rhinoplasty: the lateral crura-alar ring[J]. Aesthet Surg J, 2014, 34(4): 526-537.
[DOI]
|
| [14] |
Irmak F, Erta ş A, Kaleci B, et al. The keystone, scroll complex, and interdomal area of the nose: Histologic and anatomical observations[J]. Plast Reconstr Surg, 2020, 146(1): 75-79.
[DOI]
|
| [15] |
Bitik O, Uzun H, Kona ş E. Scroll reconstruction: Fine tuning of the interface between middle and lower thirds in rhinoplasty[J]. Aesthet Surg J, 2019, 39(5): 481-494.
[DOI]
|
| [16] |
Daniel RK, Palhazi P. The nasal ligaments and tip support in rhinoplasty: An anatomical study[J]. Aesthet Surg J, 2018, 38(4): 357-368.
[DOI]
|
| [17] |
Hsu DW, Suh JD. Anatomy and physiology of nasal obstruction[J]. Otolaryngol Clin North Am, 2018, 51(5): 853-865.
[DOI]
|
| [18] |
Ghosh A, Friedman O. Surgical treatment of nasal obstruction in rhinoplasty[J]. Clin Plast Surg, 2016, 43(1): 29-40.
[DOI]
|
| [19] |
Meng X, Zhu G. Nasal septal swell body: A distinctive structure in the nasal cavity[J]. Ear Nose Throat J, 2021, 1455613211010093.
|
| [20] |
Ghorab S, Taylor CM, Bansberg SF. The nasal swell body and septal perforation repair[J]. Laryngoscope, 2020, 130(12): 2795-2801.
[DOI]
|
| [21] |
Wexler DB, Davidson TM. The nasal valve: a review of the anatomy, imaging, and physiology[J]. Am J Rhinol, 2004, 18(3): 143-150.
[DOI]
|
| [22] |
Friedman O, Cekic E, Gunel C. Functional rhinoplasty[J]. Facial Plast Surg Clin North Am, 2017, 25(2): 195-199.
[DOI]
|
| [23] |
Sinkler MA, Wehrle CJ, Elphingstone JW, et al. Surgical management of the internal nasal valve: A review of surgical approaches[J]. Aesthetic Plast Surg, 2021, 45(3): 1127-1136.
[DOI]
|
| [24] |
Avashia YJ, Glener AD, Marcus JR. Functional nasal surgery[J]. Plast Reconstr Surg, 2022, 150(2): 439e-454e.
[DOI]
|
| [25] |
陈静怡, 汪涛, 王珮华. 内鼻阀静态参数间的相关性研究[J]. 中国耳鼻咽喉颅底外科杂志, 2023, 29(1): 67-74. [DOI]
|
| [26] |
Zeina AM, El Zeheiry AM, Bahaa El-Din AM. True and average internal nasal valve area in septorhinoplasty: Radiological and clinical outcomes[J]. Ann Plast Surg, 2020, 84(5): 487-493.
[DOI]
|
| [27] |
Shafik AG, Alkady HA, Tawfik GM, et al. Computed tomography evaluation of internal nasal valve angle and area and its correlation with NOSE scale for symptomatic improvement in rhinoplasty[J]. Braz J Otorhinolaryngol, 2020, 86(3): 343-350.
[DOI]
|
| [28] |
Tripathi PB, Elghobashi S, Wong BJF. The myth of the internal nasal valve[J]. JAMA Facial Plast Surg, 2017, 19(4): 253-254.
[DOI]
|
| [29] |
Hamilton GS 3rd. The external nasal valve[J]. Facial Plast Surg Clin North Am, 2017, 25(2): 179-194.
[DOI]
|
| [30] |
Downs BW. The inferior turbinate in rhinoplasty[J]. Facial Plast Surg Clin North Am, 2017, 25(2): 171-177.
[DOI]
|
| [31] |
Becker DG, Ransom E, Guy C, et al. Surgical treatment of nasal obstruction in rhinoplasty[J]. Aesthet Surg J, 2010, 30(3): 347-378;quiz 379-380.
[DOI]
|
 2024, Vol. 30
2024, Vol. 30


